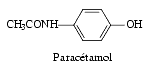
Le paracétamol ou acétaminophène est un dérivé du para-amino-phénol. C’est le produit le plus utilisé actuellement comme antalgique et antipyrétique.
Le paracétamol n’a pas de propriété anti-inflammatoire et n’entraîne pas de lésions gastriques. Cette particularité s’explique par le fait que le paracétamol inhibe préférentiellement COX-3 présent dans le du système nerveux central où il pénètre bien.
Chez un adulte, la posologie habituelle est de 0,5 à 1 g par prise, répétée si nécessaire trois fois par jour. Sa biodisponibilité par voie orale est presque complète, sa demi-vie plasmatique d’environ deux heures. La concentration plasmatique habituelle de paracétamol au cours d’un traitement va de 10 à 20 mg/L, le prélèvement étant fait une heure après son administration. Il est métabolisé essentiellement par glucuronoconjugaison et sulfoconjugaison du groupe OH fixé sur le cycle benzénique. Mais en cas d’intoxication, en absence d’une réserve suffisante de glutathion endogène qui le neutralise, le paracétamol est en partie transformé en un métabolite très toxique, le N-acétyl-p-benzoquinonéimine.
L’indication du paracétamol est le traitement de la douleur. Son utilisation comme antipyrétique, notamment chez l’enfant, est fréquente mais pas généralement justifiée mais elle calme l’appréhension des parents qui sont rassurés lorsque le fièvre descend.
Quelques spécialités à base de paracétamol sont indiquées ci-dessous :
|
DOLIPRANE* Cp 500 mg, Sup |
|
Le paracétamol est un médicament généralement bien supporté mais qui, lors des surdosages d’origine volontaire ou accidentelle, provoque des intoxications extrêmement graves, parfois mortelles en absence de traitement. Après une période asymptomatique, une nécrose hépatique irréversible apparaît vers le troisième ou quatrième jour après le début de l’intoxication sans être précédée de signes cliniques évocateurs. Ensuite, l’aggravation conduit à une insuffisance hépatique aiguë vers le cinquième ou sixième jour. Cette nécrose s’explique par la formation au niveau des microsomes hépatiques d’un métabolite toxique qui est jusqu’à un certain point inactivé par le glutathion et la cystéine endogènes. Lorsque ceux-ci sont épuisés, sa toxicité se manifeste.
Les médicaments à groupe SH comme la N-acétylcystéine, à condition d’être administrés dans les huit premières heures après l’intoxication, sont des antidotes efficaces. En cas de suspicion d’intoxication au paracétamol, la démarche suivante doit être entreprise :
- en absence de possibilité de dosage du paracétamol plasmatique permettant de vérifier la réalité de l’intoxication, administrer de la N-acétylcystéine;
- si le dosage de paracétamol est possible, tenir compte des concentrations plasmatiques en fonction du moment présumé du début de l’intoxication. Les concentrations plasmatiques suivantes sont considérées comme toxiques :
La N-acétylcystéine s’administre comme antidote soit par voie buccale (FLUIMUCIL* granulé ou MUCOMYST* soluté), soit en perfusion intraveineuse (FLUIMUCIL* 5 g/25 ml injectable) à doses élevées, 150 mg/Kg au départ puis 75 mg/Kg toutes les quatre heures pendant deux à trois jours.
En dehors de la N-acétylcystéine, d’autres substances peuvent antagoniser la toxicité du paracétamol, c’est le cas de la méthionine qui dans certaines spécialités à l’étranger est associée à titre préventif au paracétamol.
La prise de paracétamol pendant la grossesse ne semble pas, selon les données actuelles, augmenter le risque de malformations chez l’enfant.
- Le propacétamol est un médicament qui, après administration par voie intramusculaire ou intraveineuse, est hydrolysé par les estérases plasmatiques en paracétamol, molécule active, et en diéthylglycine, molécule utilisée pour rendre le paracétamol soluble dans l’eau et administrable par voie parentérale. Le propacétamol, par l’intermédiaire de la diéthylglycine, peut entraîner un eczéma de contact chez les infirmières qui préparent extemporanément les solutions à injecter. Il était utilisé dans le traitement de la douleur en chirurgie postopératoire et en cancérologie, il n’est plus commercialisé.
- La phénacétine est transformée dans l’organisme en paracétamol et d’autres métabolites peut-être plus toxiques. Elle est de moins en moins utilisée.
- L’utilisation prolongée, à fortes doses, de paracétamol ou d’anti-inflammatoires non stéroïdiens, à l’exception de l’aspirine, augmenterait le risque d’apparition d’insuffisance rénale tardive.
- Le néfopam, produit connu depuis plus de trente ans, est un antalgique central non morphinique, non anti-inflammatoire, non antipyrétique, dont le mécanisme d’action reste mal connu. Il a aussi des propriétés antidépressives par inhibition de la recapture de noradrénaline et de sérotonine et atropiniques.
Néfopam - Le bromfénac est un anti-inflammatoire non stéroïdien, utilisé dans certains pays comme antalgique.