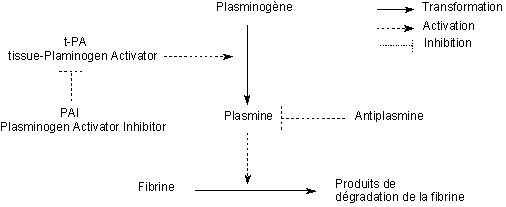
La fibrinolyse consiste en la dissolution des caillots intravasculaires par la plasmine. Par ce mécanisme, elle débarrasse la circulation des déchets de fibrine et facilite la reperméabilisation des vaisseaux obstrués par des caillots de fibrine.
La plasmine, appelée aussi fibrinolysine, est une protéase de 560 acides aminés qui hydrolyse la fibrine en fragments appelés produits de dégradation de la fibrine mais elle hydrolyse également le fibrinogène et d’autres facteurs de la coagulation. La plasmine provient de l’hydrolyse du plasminogène au niveau d’un réside arginine.
Le plasminogène est une glycoprotéine de 791 acides aminés, d’origine hépatique, présent dans le plasma, inactif par lui-même, bien que se fixant sur la fibrine.
Le t-PA (tissue-plasminogen activator) libéré par les cellules endothéliales et l’urokinase, u-PA (urokinase-plasminogen activator), provenant de la pro-urokinase, activent la transformation du plasminogène en plasmine.
La libération de ces activateursest stimulée par les dépôts de fibrine et par la thrombine. Le t-PA se fixe préférentiellement à la fibrine qui est présente au niveau du caillot et peu au plasminogène qui est présent dans le plasma alors que l’urokinase a peu d’affinité pour la fibrine ; ceci explique la spécificité d’action du t-PA. Par ailleurs, l’urokinase est présente à la surface des cellules néoplasiques et favorise leur pouvoir invasif et métastatique.
Il existe des inhibiteurs endogènes du t-PA et de l’u-PA appelés PAI (plasminogen activator inhibitor) qui, en inhibant les activateurs, réduisent la transformation du plasminogène en plasmine et donc l’activité fibrinolytique. Les estrogènes, administrés après la ménopause, réduiraient la concentration plasmatique de cet inhibiteur et augmenteraient la capacité fibrinolytique.
L’a2-antiplasmine est une glycoprotéine de 452 acides aminés, qui neutralise la plasmine circulante en formant avec elle, par liaison covalente, un complexe inactif. Elle ne neutralise pas la plasmine déjà fixée à la fibrine ou à l’acide tranexamique, ce dernier étant utilisé en thérapeutique comme antifibrinolytique.
Le système fibrinolytique est en équilibre entre deux contraintes détruire les caillots intravasculaires qui se forment et ne pas provoquer d’hémorragies par dissolution de caillots hémostatiques et du fibrinogène.
Médicaments fibrinolytiques ou thrombolytiques
Les fibrinolytiques ou thrombolytiques sont des médicaments qui accélèrent la dissolution des caillots intravasculaires. Ils favorisent la transformation du plasminogène inactif en plasmine active : ce sont le T-PA et ses analogues, la streptokinase et l’urokinase qui n’est plus commercialisée. Ces médicaments doivent être administrés le plus tôt possible après la constitution du caillot pour tenter de le dissoudre et lever ainsi l’obstruction du vaisseau. On associe habituellement aux thrombolytiques l’aspirine et l’héparine mais en les administrant séparément, sans les «mélanger».
- Altéplase (activateur tissulaire du plasminogène : t-PA)
- L’altéplase, obtenu par génie génétique, est une glycoprotéine de 527 acides aminés, identique à l’activateur tissulaire du plasminogène ou t-PA. Le t-PA est libéré par les cellules endothéliales surtout lorsqu’une stase sanguine apparaît à la suite d’une occlusion. Mais la sécrétion de t-PA endogène est insuffisante pour dissoudre rapidement un caillot et l’administration de t-PA d’origine exogène est nécessaire. Il favorise la transformation du plasminogène lié à la fibrine en plasmine. Le t-PA se fixe en effet préférentiellement au plasminogène lié à la fibrine du caillot et transforme ce plasminogène en plasmine qui a donc un effet en principe localisé au caillot. L’altéplase est rapidement métabolisé, sa demi-vie plasmatique est de 5 minutes, elle s’administre en perfusion intraveineuse.
-
- Rétéplase
- La rétéplase est un analogue simplifié du t-PA humain obtenu par génie génétique. Alors que le t-PA humain comporte 527 acides aminés, le rétéplase n’en comporte que 355 mais conserve cependant une activité protéasique de transformation du plasminogène en plasmine. Il s’administre par voie intraveineuse, lentement, en deux bolus à trente minutes d’intervalle.
- La rétéplase est un analogue simplifié du t-PA humain obtenu par génie génétique. Alors que le t-PA humain comporte 527 acides aminés, le rétéplase n’en comporte que 355 mais conserve cependant une activité protéasique de transformation du plasminogène en plasmine. Il s’administre par voie intraveineuse, lentement, en deux bolus à trente minutes d’intervalle.
- Ténectéplase
- Le ténectéplase est une protéine recombinante différant du t-PA endogène par la substitution d’acides aminés au niveau de 3 sites. Il a, par rapport au t-Pa endogène, une plus grande affinité pour la fibrine du caillot et une plus grande résistance à l’inactivation par l’inhibiteur endogène ou PAI, plasminogen activator inhibitor. Le ténectéplase s’administre en un bolus intraveineux unique, sans nécessiter de perfusion, ce qui facilite son utilisation en urgence, avant l’hospitalisation.
Ténectéplase METALYSE Inj
- Streptokinase
- La streptokinase est une protéine produite par le streptocoque ß-hémolytique, donc d’origine exogène et pouvant susciter la formation d’anticorps. Par elle-même, la streptokinase n’a pas de propriétés fibrinolytiques. Pour devenir active, elle doit se combiner au plasminogène et c’est le complexe streptokinase/ plasminogène qui hydrolyse le plasminogène circulant et celui du cailloten plasmine. La plasmine, libérée d’une manière non spécifique, hydrolyse la fibrine du caillot et le fibrinogène circulant. La streptokinase est classée parmi les thrombolytiques non spécifiques de la fibrine. Du fait de son origine exogène, la streptokinase peut donner des réactions d’intolérance de type allergique pouvant aller jusqu’au choc anaphylactique. Par ailleurs, les anticorps existant peuvent neutraliser une partie de la streptokinase injectée.
-
-
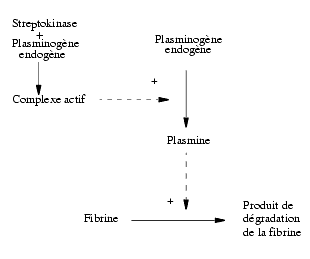
Mode d’action de la sreptokinase - La streptokinase est une protéine produite par le streptocoque ß-hémolytique, donc d’origine exogène et pouvant susciter la formation d’anticorps. Par elle-même, la streptokinase n’a pas de propriétés fibrinolytiques. Pour devenir active, elle doit se combiner au plasminogène et c’est le complexe streptokinase/ plasminogène qui hydrolyse le plasminogène circulant et celui du cailloten plasmine. La plasmine, libérée d’une manière non spécifique, hydrolyse la fibrine du caillot et le fibrinogène circulant. La streptokinase est classée parmi les thrombolytiques non spécifiques de la fibrine. Du fait de son origine exogène, la streptokinase peut donner des réactions d’intolérance de type allergique pouvant aller jusqu’au choc anaphylactique. Par ailleurs, les anticorps existant peuvent neutraliser une partie de la streptokinase injectée.
- Urokinase
- L’urokinase est une protéase, constituée de près de 500 acides aminés, synthétisée par le rein et excrétée dans l’urine d’où elle est extraite. Etant d’origine humaine, elle n’est pas, en principe, allergisante. Après injection intraveineuse, sa demi-vie plasmatique est d’environ deux minutes.
- L’urokinase active la transformation du plasminogène circulant et lié à la fibrine en plasmine. Elle n’est active qu’en présence d’une concentration suffisante de plasminogène. L’excès de plasmine peut hydrolyser les facteurs de la coagulation comme le fibrinogène et créer un état hémorragique.
- La fibrine et (éventuellement le fibrinogène) sont hydrolysés en PDF ou produits de dégradation de la fibrine.
Après quelques difficultés d’approvisionnement, l’urokinase est à nouveau disponible en France (juin 2004).
- La pro-urokinase a également été essayée en thérapeutique.
- Plasmine
La plasmine n’est pas actuellement utilisée comme médicament. Du fait de la possibilité d’administration localisée par cathéter, elle devrait avoir des avantages nets, dans certaines indications, sur les fibrinolytiques actuels qui agissent par transformation du plasminogène en plasmine, car elle est un fibrinolytique direct.
Indications
Les thrombolytiques ont les mêmes indications:
- Infarctus du myocarde très récent : une intervention dans les trois premières heures est souhaitable
- Embolie pulmonaire
- Thromboses veineuses
- Certains accidents vasculaires cérébraux ischémiques aigus.
L’héparine et/ou l’aspirine sont généralement associées au traitement par les fibrinolytiques.
Les fibrinolytiques s’administrent par voie parentérale :
- soit par voie intraveineuse générale, en perfusion ou en bolus, selon les produits,
- soit par voie locale, par exemple intracoronaire ou intra-artérielle. On obtient ainsi un effet plus spécifique, au prix d’une difficulté technique : introduire un cathéter dans l’artère thrombosée.
Effets indésirables
Le risque majeur des traitements thrombolytiques est l’hémorragie, en particulier les hémorragies cérébrales. Ces hémorragies peuvent provenir :
- de la lyse de caillots hémostatiques
- d’un état de fibrinogénolyse par destruction des facteurs de la coagulation : le fibrinogène ainsi que les facteurs V et VIII
- de l’effet de l’héparine lorsqu’elle est associée aux fibrinolytiques.
Par ailleurs, surtout la streptokinase, il peut y avoir des manifestations allergiques, voire des chocs.
Les avantages théoriques des t-PA sur la streptokinase, beaucoup moins coûteuse, ne se traduisent pas nécessairement par une amélioration nette du rapport efficacité/tolérance lors des essais cliniques comparatifs, peut-être parce que les t-PA dissolvent plus de caillots hémostatiques utiles.
Par ailleurs, beaucoup de tumeurs métastasiantes sécrètent de grandes quantités d’activateurs du plasminogène et les inhibiteurs de ces activateurs pourraient avoir un intérêt en cancérologie.
Antifibrinolytiques
Lorsque l’activité fibrinolytique est excessive, elle peut provoquer des hémorragies par attaque des caillots hémostatiques et du fibrinogène. Il peut être nécessaire de la freiner. Les deux médicaments utilisés dans cette indication sont l’aprotinine et l’acide tranexamique.
- Aprotinine
- L’aprotinine, obtenue à partir du poumon de bœuf, polypeptide d’environ 50 acides aminés présent dans divers organes, est un inhibiteur de certaines enzymes protéolytiques comme la trypsine, la chymotrypsine, la plasmine, de certains activateurs du plasminogène et de la kallikréine. Cette dernière joue un rôle essentiel dans l’activation du facteur XII, c’est-à-dire dans l’initiation de la coagulation.
- L’aprotinine, présentée en solution injectable par voie intraveineuse, est indiquée dans les syndromes hémorragiques d’origine fibrinolytique où elle antagonise les effets de la plasmine. Elle est également utilisée en chirurgie cardiaque sous circulation extracorporelle pour réduire le risque hémorragique par fibrinolyse.
- Elle peut aussi être utilisée dans le traitement des pancréatites aiguës et des épidermolyses bulleuses où l’on suspecte une activation de diverses protéases.
Au cours de l’année 2008, des résultats d’études cliniques ont montré que l’aprotinine donnait de moins bons résultats que l’acide tranexamique et sa commercialisation a été arrêtée dans plusieurs pays.
- Acide tranexamique
- L’acide tranexamique se fixe réversiblement à un résidu lysine du plasminogène auquel il reste fixé même après la transformation du plasminogène en plasmine. Cette dernière ayant fixé l’acide tranexamique est inactive et la fibrinolyse est inhibée.
-
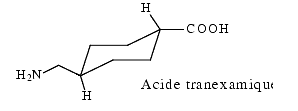
- L’acide tranexamique est utilisé dans le traitement préventif et curatif des états hémorragiques consécutifs à une fibrinolyse, par exemple lors d’interventions chirurgicales sur la sphère O.R.L. ou sur l’appareil génital de la femme.
- L’acide aminocaproïque qui avait les mêmes indications que l’acide tranexamique mais était moins efficace n’est plus disponible.
Un certain nombre de médicaments classés parmi les hémostatiques agissent par vasoconstriction ou en formant une trame qui sert de support à la formation du caillot.
L’étamsylate, qui s’administre par voie générale, parentérale ou buccale, diminue la perméabilité capillaire, s’oppose à la distension des vaisseaux et augmente de plus l’adhésivité des plaquettes. Il est utilisé pour prévenir les saignements en nappe. Il a été essayé pour la prévention de l’hémorragie intraventriculaire du nouveau-né.
| Etamsylate | DICYNONE Cp et Inj |
Parmi les hémostatiques locaux, on peut citer les colles biologiques imprégnées de facteurs procoagulants (Beriplast*, Tissucol Kit*), des gazes hémostatiques résorbables (Surgicel*), des compresses imprégnées de collagène hémostatique (Pangen*), d’alginate de calcium ( Algostéril*, Coalgan* ) qui sont utilisées essentiellement en chirurgie.
La compression seule et l’application de glace accélèrent aussi l’arrêt d’un saignement mineur.
La desmopressine, (OCTIM SPRAY*, MINIRIN* injectable) est utilisée dans la prévention et le traitement de l’hémophilie A mineure et de la maladie de Willebrand parce qu’elle augmente la libération du facteur VIII et du facteur Willebrand (Voir « Analogues structuraux ».).

Bonjour,
J’utilise quotidiennement Exacyl depuis des années (hyperfibrinolyse aigüe). Cependant le médecin affirme ne pas connaitre le risque en cas d’utilisation prolongée de ce médicament.
Quelqu’un aurait eu accès à des informations relatives aux dangers éventuels ?
Mille mercis d’avance.
Béatrice.
Votre médecin a sans doute raison mais si vous voulez connaitre les effets indésirables possibles d’Exacyl, allez voir le RCP, c’est une des meilleures source d’informations.
http://base-donnees-publique.medicaments.gouv.fr/affichageDoc.php?specid=61224073&typedoc=R
Il faut aussi penser aux « effets indésirables » possibles de l’arrêt du médicament, votre médecin l’a sans doute envisagé!
Sachez qu’ il n’y a aucun médicament pour lequel on ne signale pas d’effets indésirables.