Les hormones hypophysaires à effet sexuel ou gonadotrophines (le terme gonadotropine est également utilisé) sont la FSH (follicle stimulating hormone) ou follitropine, la LH (luteinizing hormone) ou lutropine, et la prolactine. La gonadotrophine chorionique, CG, est sécrétée par le placenta, mais elle a une activité de type LH et sera étudiée en même temps qu’elle.
La FSH, la LH et la gonadotrophine chorionique, comme la thyréostimuline, sont des glycoprotéines hétérodimériques formées de deux sous-unités a et ß reliées par des liaisons non covalentes, de poids moléculaire d’environ 30 000.
La sous-unité a est la même pour la FSH, la LH, la gonadotrophine chorionique et la TSH, et dépend du même gène. Par contre, la sous-unité ß est différente et dépend de gènes différents.
La FSH et la LH sont des mélanges d’isoformes différents par leur degré de glycosylation.
FSH et LH
Métabolisme
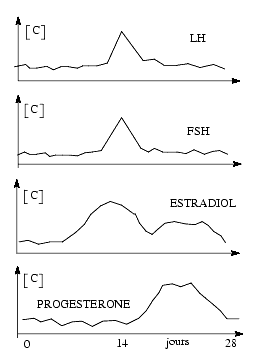
La FSH et la LH sont sécrétées par l’hypophyse. La sécrétion est très faible durant l’enfance et augmente à la puberté où on observe à la fois une augmentation de la fréquence des pics et de leur amplitude. La sécrétion est pulsatile chez l’homme et la femme, mais le niveau moyen reste constant chez l’homme, alors que chez la femme il varie au cours du cycle menstruel : il existe un maximum en milieu de cycle avec un niveau de sécrétion moyen identique de part et d’autre. Cependant la fréquence des pics de sécrétion de LH est plus élevée pendant la première partie du cycle que pendant la deuxième.
La demi-vie plasmatique de FSH et de LH est de deux à cinq heures, plus longue que celle de la plupart des polypeptides.
La gonadotrophine chorionique est sécrétée dès le début de la grossesse par les cellules trophoblastiques à l’origine du placenta. S’il y a grossesse, sept jours après l’ovulation sa sécrétion a déjà augmenté et est détectable dans l’urine avant la date prévue des règles suivantes. Le test de grossesse détecte sa présence. Sa sécrétion est élevée en cas de tumeur trophoblastique, de choriocarcinome et de mole hydatiforme.
L’évolution de la concentration de LH, FSH, estradiol et progestérone au cours du cycle menstruel est schématisée dans le tableau suivant.
Effets
La FSH et la LH stimulent des récepteurs spécifiques présents au niveau des gonades, qui, par l’intermédiaire des protéines G, activent l’adénylcyclase et favorisent notamment la transformation du cholestérol en prégnénolone.
- Chez la femme :
- La FSH favorise le développement de plusieurs follicules jusqu’à l’apparition d’un follicule dominant et la sécrétion d’estrogènes.
- La LH agit en synergie avec la FSH pour la maturation du follicule et sa rupture, c’est-à-dire l’ovulation. Elle stimule la production d’androgènes et surtout de progestérone qui est sécrétée presque exclusivement par le corps jaune.
- La gonadotrophine chorionique a une activité de type LH et assure le maintien de la grossesse.
- Pendant la grossesse, à partir du troisième mois, c’est le placenta qui sécrète les estrogènes et la progestérone.
- Chez l’homme :
Utilisation
L’obtention d’hormones à activité spécifique de type FSH ou LH modifie certains schémas thérapeutiques.
Chez la femme, les préparations à activité FSH et les préparations à activité FSH et LH (hMG ou ménotropines) sont utilisées comme inducteur de l’ovulation dans le traitement de la stérilité et pour stimuler la croissance de follicules multiples dans le cadre des techniques d’assistance médicale à la procréation, comme la fécondation in vitro.
Chez l’homme, les produits à activité FSH et LH sont utilisés dans le traitement des oligospermies avec gonadotropines basses. En ce qui concerne la stérilité masculine, il faut savoir que la maturation des spermatozoïdes dans les tubules séminifères demande une dizaine de semaines et leur transit dans les canaux déférents une ou deux semaines supplémentaires, délai qui explique que la réponse au traitement soit retardée. La durée du traitement est en général de un à plusieurs mois.
Chez le garçon de 4 à 9 ans présentant une cryptorchidie sans obstacle anatomique, ce sont les préparations à activité LH qui sont utilisées.
Présentations pharmaceutiques
On distingue selon leur mode d’obtention plusieurs types de préparations :
- hMG (human menopausal gonadotrophins) obtenue à partir d’urine de femme ménopausée et appelée aussi ménotropines (ce terme doit être employé au pluriel car c’est une préparation contenant à la fois de la FSH et de la LH).
- hCG (human chorionic gonadotrophin) obtenue à partir d’urine de femme enceinte, au cours du premier trimestre, à activité LH.
- FSH obtenue à partir d’urines de femmes ménopausées et appelée urofollitropine et obtenue par génie génétique, dite recombinante et appelée follitropine.
- LH recombinante, appelée lutropine
MENOPUR*
Gonadotropine chorionique recombinante, activité LH OVITRELLE* FOSTIMON*
FSH recombinante, follitropine GONAL F*
PURÉGON *LH recombinante, lutropine
LUVERIS*
Leur posologie ne s’exprime pas en masse (mg…) mais en unités internationales, c’est-à-dire en activité biologique, mesurées au moyen d’un test standardisé.
Modificateurs de la sécrétion de FSF et LH
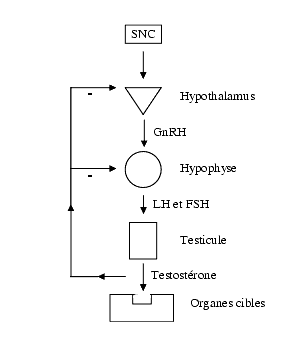
La sécrétion des hormones hypophysaires est régulée par la GnRH qui la stimule et par les hormones gonadiques qui la freinent par un mécanisme de rétrocontrôle.
Deux glycoprotéines, appartenant à la famille des TGF-b (transforming growth factor-b), sécrétées par les gonades participent à la régulation de la sécrétion de FSH : l’inhibine qui la freine et l’activine qui la stimule. Dans le liquide folliculaire il existe une protéine appelée follistatine dont le rôle est mal connu mais qui fixe l’inhibine et l’activine. Dans le sang l’inhibine et l’activine sont liées à l’a2– macroglobuline.
Parmi les substances artificielles à effet hormonal, certaines renforcent le rétrocontrôle et diminuent la sécrétion de FSH et de LH, ce sont le danazol et la cyprotérone qui, au niveau de l’hypophyse, se comportent comme des hormones gonadiques. D’autres comme le clomifène diminuent le rétrocontrôle et augmentent la sécrétion de FSH et LH : ils se comportent au niveau hypophysaire comme des antagonistes des hormones gonadiques.
Diminution de la sécrétion de FSH et LH
Les deux principaux médicaments qui inhibent la sécrétion des gonadotrophines sont le danazol et la cyprotérone.
- Danazol : il a deux effets principaux
- un effet antigonadotrope : il inhibe la sécrétion de FSH et LH et entraîne la mise au repos des gonades ; chez la femme la sécrétion d’estradiol et de progestérone chute avec arrêt de l’ovulation. Cependant cet arrêt n’est obtenu d’une manière constante qu’avec des doses relativement élevées de danazol.
- un effet androgène qui s’explique par sa structure chimique : c’est un dérivé d’un androgène de synthèse, l’éthistérone.
- Il est utilisé dans des indications particulières : le traitement de l’endométriose et celui de l’oedème angioneurotique héréditaire, maladie caractérisée par un déficit en inhibiteur sérique de la première fraction activée du complément (inhibiteur de la C1 estérase). Le danazol favorise la synthèse hépatique de cet inhibiteur. Ses effets indésirables résultent essentiellement de son effet androgène (acné, séborrhée, hirsutisme, modifications de la voix, rétention hydrosodée, etc.).
- Cyprotérone
- Elle a un effet antigonadotrope, induisant chez la femme un arrêt de l’ovulation et une chute de la sécrétion d’estradiol et de progestérone, et chez l’homme une chute de la sécrétion de testostérone. Elle a de plus un effet antiandrogène par inhibition compétitive de la fixation de la dihydrotestostérone à son récepteur et un effet progestatif : c’est un dérivé de la 17 a-hydroxyprogestérone (Voir « Antiandrogènes ».).
Augmentation de la sécrétion de FSH et LH : clomifène
Le clomifène, qui a une structure de type estrogène, a à la fois des effets estrogènes et anti-estrogènes, il inhibe le rétrocontrôle négatif exercé par les estrogènes sur l’hypophyse et augmente la sécrétion des gonadotrophines hypophysaires.
Il est utilisé dans le traitement des stérilités féminines par anovulation. Ses principaux effets indésirables sont l’hyperstimulation ovarienne se traduisant essentiellement par des douleurs abdominales ainsi que la possibilité de grossesse multiple. Il peut donner des troubles visuels dont le mécanisme reste obscur.
Prolactine
La prolactine est une hormone constituée d’une chaîne polypeptidique de 198 acides aminés avec 3 ponts disulfure.
La prolactine est sécrétée par les cellules lactotrophes de l’antéhypophyse, également par le placenta et les cellules déciduales utérines en fin de cycle et surtout en début de grossesse, mais aussi par les leucocytes activés et les fibroblastes. La concentration plasmatique de prolactine est élevée à la naissance, s’abaisse par la suite, augmente à la puberté (surtout chez les filles) et pendant la grossesse. Après l’accouchement, si la mère n’allaite pas, sa concentration chute, car c’est la stimulation du mamelon qui maintient sa sécrétion à un niveau élevé.
Les effets de la prolactine sont complexes. Son rôle physiologique, qui semble négligeable dans le maintien de la grossesse, est de préparer le sein à l’allaitement. On sait, par exemple, que la prolactine augmente la quantité de caséine du lait en stimulant la transcription du gène correspondant en mRNA et en augmentant la stabilité du mRNA formé de telle manière qu’il est à l’origine d’un plus grand nombre de translation (ou traduction) en caséine. Par ailleurs, la prolactine inhibe la sécrétion des gonadotrophines.
L’hypersécrétion de prolactine, comme celle que l’on observe au cours de certaines tumeurs, entraîne galactorrhée, aménorrhée, anovulation, stérilité ou impuissance et pourrait favoriser l’apparition de maladies autoimmunes.
Plusieurs médicaments modifient la sécrétion de prolactine.
- La sécrétion de prolactine est inhibée par la dopamine et les dopaminomimétiques et diminuée par l’adminisration de L-Dopa, de bromocriptine, de lisuride ou de quinagolide (Voir « Agonistes dopaminergiques ».).
- Outre leur utilisation dans le traitement de la maladie de Parkinson, la bromocriptine, le lisuride et le quinagolide, agonistes des récepteurs dopaminergiques D2, ont des indications de type endocrinologique liées à leur effet inhibiteur de la sécrétion de prolactine. Ils sont utilisés pour traiter des troubles secondaires à une hypersécrétion de prolactine que celle-ci soit due à un adénome (qui peut nécéssiter une intervention chirurgicale) ou à une autre cause :
- chez la femme, le syndrome aménorrhée-galactorrhée, certaines stérilités.
- chez l’homme, certaines gynécomasties et certaines impuissances.
- Ils sont aussi utilisés pour inhiber la lactation (montée laiteuse physiologique du post-partum). La prescription de bromocriptine dans cette indication a été contestée en raison du risque d’accident cardiovasculaire. Le lisuride peut aussi être utilisé dans cette indication.
Cabergoline DOSTINEX* Cp à 0,5 mg
- La sécrétion de prolactine est augmentée par les médicaments antidopaminergiques tels que les neuroleptiques, ce qui entraîne gynécomasties, galactorrhées, stérilité, etc. Elle est également augmentée par la TRH (thyrotropin releasing hormone) ainsi que par les opioïdes et les dérivés morphiniques; ceci expliquerait les aménorrhées observées chez les sportives chez lesquelles il existe une augmentation de la sécrétion d’opioïdes endogènes. Devant une hyperprolactinémie, il faut toujours suspecter une origine médicamenteuse.
La prolactine n’est pas utilisée en thérapeutique.
- Précédent
- Suivant