Recueilli dans un tube sans anticoagulant, au bout d’environ 4 à 8 minutes, le sang se prend en une masse constituée d’une gelée élastique homogène adhérente aux parois du tube, c’est le caillot. Au bout de 24 à 48 heures, le caillot se rétracte, se décolle des parois du tube et laisse exsuder un liquide qui est le sérum. La différence entre plasma et sérum provient du fait que dans le sérum, les facteurs de la coagulation ont été utilisés.
La coagulation comporte une cascade de réactions enzymatiques impliquant les facteurs de la coagulation dont plusieurs sont des protéases comportant une sérine au niveau du site actif et soumises à des activations et à des inhibitions. L’étape finale est la transformation du fibrinogène soluble en filaments de fibrine qui encerclent dans leurs mailles les cellules circulantes.
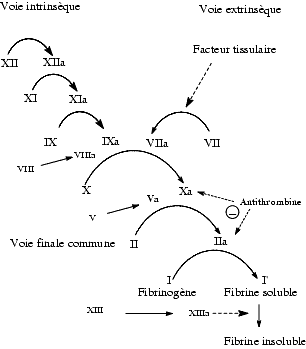
Les facteurs de la coagulation sont désignés par des numéros allant de I à XIII. A l’exception du facteur XIII qui intervient dans la dernière étape de la coagulation, les autres facteurs interviennent dans l’ordre inverse de leur numérotation ; ainsi le facteur XII initie la coagulation et le facteur I la termine. Chaque facteur existe sous forme de précurseur inactif et sous forme activée, indiquée par la lettre a.
La coagulation met en jeu deux voies, l’une intrinsèque, l’autre extrinsèque, aboutissant à une voie finale commune.
La voie intrinsèque comporte les facteurs présents dans la circulation et la voie extrinsèque, les facteurs tissulaires non présents normalement dans la circulation mais qui sont libérés lors d’une lésion vasculaire. Le facteur Xa est le carrefour de rencontre de la voie intrinsèque et de la voie extrinsèque. L’ensemble Xa, Va, Ca2+ et un phospholipide plaquettaire est appelé parfois prothrombinase.
| |
||
|
fibrinogène |
||
Les facteurs de la coagulation et leurs demi-vies
Les premières étapes de la coagulation allant de l’activation du facteur XII à la formation du facteur X durent plusieurs minutes alors que la transformation de la prothrombine II en thrombine IIa et la transformation du fibrinogène en fibrine ne durent que quelques secondes.
Le calcium ionisé, Ca2+, est nécessaire à l’activité de la plupart des étapes de la coagulation mais l’ion Na+ joue aussi un rôle très important car il intervient dans la régulation allostérique de l’activité de plusieurs facteurs de la coagulation à l’état activé.
Facteurs procoagulants : la thrombine
Parmi les facteurs procoagulants, la thrombine joue un rôle essentiel. Elle provient de la prothrombine activée par le facteur Xa. C’est une glycoprotéine formée de deux chaînes polypeptidiques réunies par un pont disulfure.
La thrombine se comporte à la fois comme une protéase qui hydrolyse plusieurs facteurs de la coagulation et un messager qui agit sur des récepteurs cellulaires liés aux protéines G appelés PAR (protease-activated receptors).
Par son activité protéasique modulée par les ions Na+, elle favorise la coagulation :
- en transformant le fibrinogène en fibrinopeptides et fibrine
- en activant le facteur XIII qui devient le XIIIa qui stabilise la fibrine
- en activant les facteurs V et VIII qui deviennent Va et VIIIa, notamment au niveau des plaquettes.
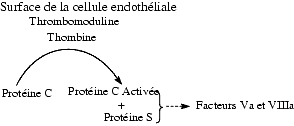
Cependant, à cet effet procoagulant s’ajoute un effet anticoagulant indirect : la thrombine, en interagissant avec la thrombomoduline fixée à une cellule endothéliale, active la protéine C, laquelle forme avec la protéine S un complexe anticoagulant qui inactive les facteurs Va et VIIIa. Il est possible d’envisager la synthèse d’analogues de la thrombine conservant l’activité anticoagulante mais n’interagissant pas avec le fibrinogène.
Par son activité de messager :
- elle active les plaquettes qui changent de forme, s’agrègent et libèrent diverses substances.
- elle active les cellules endothéliales qui libèrent le PGI2, l’endothéline, le monoxyde d’azote et le t-PA (tissue plasminogen activator).
- elle favorise la prolifération des fibroblastes et des myocytes.
- elle augmente l’adhésivité de diverses cellules dont les cellules métastatiques.
- elle possède des effets vasculaires, vasoconstriction par effet direct, vasodilatation par libération de NO.
- elle intervient dans la différenciation des neurones et des myocytes.
- elle active les leucocytes et les macrophages qui libèrent des cytokines proinflammatoires.
Parmi les facteurs de la coagulation, la fibrine participe au développement des lésions vasculaires athéromateuses.
Facteurs anticoagulants
A côté des facteurs procoagulants, il existe des facteurs anticoagulants, notamment l’antithrombine III, la protéine C et la protéine S. Leur déficience se traduit par une augmentation des risques d’accidents thrombotiques.
L’antithrombine III, appelée plus simplement antithrombine, est une a2-protéine dont le site actif comporte deux acides aminés : l’arginine et la sérine. Elle neutralise pratiquement toutes les protéases à effet procoagulant sauf la VIIa (proconvertine) et est classée parmi les « serpines » (serine proteinase inhibitors). Cependant elle neutralise préférentiellement la thrombine IIa et le facteur Xa et beaucoup plus lentement le IXa, le XIa et le XIIa. Le facteur Xa est protégé de l’action de l’antithrombine III lorsqu’il est fixé à des phospholipides ou à la surface des plaquettes activées.
La protéine C, constituée de deux chaînes polypeptidiques réliées par un pont disulfure, est présente dans le sang sous forme inactive. Elle est transformée en protéine C active par le complexe thrombine-thrombomoduline. La protéine C activée forme avec la protéine S un complexe anticoagulant qui inactive par hydrolyse les facteurs Va (proaccélérine) et VIIIa (antihémophilique A). Les malades déficitaires en protéine C sont sujets aux thromboses. Par ce mécanisme, la thrombine participe à un effet anticoagulant.
Présentations pharmaceutiques
Certains troubles de la coagulation sont la conséquence d’un déficit en un ou plusieurs facteurs qui, lorsqu’ils ne peuvent pas être synthétisés par l’organisme, doivent lui être apportés.
Ils sont obtenus soit par extraction à partir de plasma sanguin humain (P), soit par génie génétique (R pour recombinant). Le risque essentiel des préparations d’origine plasmatique est la transmission de maladies virales, risque que l’on tente de supprimer par l’amélioration des conditions de recueil du sang et par divers procédés d’inactivation.
Les facteurs de la coagulation existent sous forme de lyophilisats qui, après solubilisation, sont administrés par voie intraveineuse.
On peut les classer en facteurs procoagulants et facteurs anticoagulants.
- Facteurs procoagulants
Facteur I, Fibrinogène humain
CLOTTAFACT*
FACTANE* (P)
KOGENATE* (R)
HÉLIXATE* (R)
RECOMBINATE* (R)
OCTONATE* (P)
REFACTO* (R)
ADVATE* (R)WILSTART* (P)
En principe, chaque facteur de la coagulation est utilisé en thérapeutique pour compenser la déficience correspondante selon des modalités indiquées dans son RCP. Certains facteurs peuvent toutefois avoir des indications plus larges que la correction d’un déficit spécifique : ainsi le facteur VIIa, Novoseven* qui est indiqué chez des hémophiles ayant des inhibiteurs des facteurs VIII ou IX, pourrait aussi être utilisé comme hémostatique général chez des malades non hémophiles ayant un saignement difficile à arrêter.
- Il existe des préparations plus complexes contenant plusieurs facteurs de coagulation. Ainsi FEIBA* contient les facteurs IX, X et VIIa et est utilisé pour le traitement des hémorragies survenant chez des hémophiles chez lesquels il existe des inhibiteurs des facteurs VIII et/ou IX qui, de ce fait, sont inactivés.
Complexe de facteurs IX, X et VIIa
FEIBA*
La préparation associant quatre facteurs, facteur II ou prothrombine, VII ou proconvertine, IX ou antihémophilique B et X ou facteur Stuart, habituellement désignée par PPSB, est utilisée notamment dans le traitement des hémorragies dues à un surdosage en AVK ou à un déficit constitutionnel en facteur II ou X.
- Facteurs anticoagulants
- L’Antithrombine III et la Protéine C sont utilisés pour réduire le risque de thromboses en cas de déficits constitutionnels ou acquis.
PROTEXEL* (P)
- La protéine C activée possède une activité anticoagulante par inhibition des facteurs Va et VIIIa et favorise la fibrinolyse. Un analogue recombinant de la protéine C activée, n’en différant que faiblement sur le plan chimique mais ayant les mêmes propriétés biologiques, est appelé drotrécogine alfa et est commercialisé sous le nom de Xigris*. La drotrécogine alfa est utilisée dans le traitement du sepsis sévère où il existe, entre autres anomalies, un état d’hypercoagulabilité.
Drotrécogine alfa activée XIGRIS*, poudre pour solution de perfusion